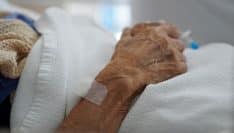
Les pouvoirs publics doivent « faire évoluer la réglementation des médicaments » utilisés pour soulager les malades en soins palliatifs pour permettre « à tous les professionnels de santé, de ville comme hospitaliers, de mettre en œuvre » de façon effective la sédation prévue par la loi sur la fin de vie, estime la HAS dans une recommandation adressée lundi 10 février 2020 au gouvernement.
Fin novembre 2019, le cas d’un médecin normand a mis en lumière les obstacles existants à l’accompagnement d’un patient en fin de vie à domicile. Ce médecin a été mis en examen et interdit d’exercer pour avoir administré à cinq personnes âgées l’un de ces médicaments, normalement réservé à un usage hospitalier.
La loi Claeys-Leonetti de février 2016 a instauré un droit à la « sédation profonde et continue » jusqu’au décès pour les malades en phase terminale, pour soulager les souffrances inutiles, notamment après l’arrêt des traitements en cas « d’obstination déraisonnable » ou en cas d’impasse thérapeutique.
Mais les médicaments utilisés pour le faire – un produit anesthésique, le midazolam, et des neuroleptiques utilisés habituellement en psychiatrie – sont réservés sauf exception aux hôpitaux et, comme ils n’ont pas été mis sur le marché pour cette indication, il n’existe pas de « notice » précisant comment les utiliser.
Les recommandations de bonnes pratiques publiées lundi 10 février 2020 par la HAS entendent lever ce deuxième obstacle, en fournissant aux médecins un « mode d’emploi » : quelles sont les différentes étapes ? comment établir la bonne dose à administrer pour « suspendre la conscience » mais sans provoquer le décès ?
Décision collégiale
Désormais, « les médecins qui veulent se lancer dans cette prise en charge » de la fin de vie à domicile « auront un guide pratique », a souligné Pierre Gabach, chef du service des bonnes pratiques professionnelles à la Haute autorité, au cours d’un échange avec la presse.
Concernant la disponibilité des médicaments, la ministre de la Santé Agnès Buzyn a dit début janvier 2020 souhaiter que les services du ministère travaillent « de façon urgente » pour en « encadrer, sécuriser et garantir » l’accès en dehors de l’hôpital.
Cet accès est théoriquement possible, par le système de « rétrocession hospitalière », via les pharmacies d’hôpitaux, mais en pratique, il est très difficile pour les proches des patients de se les procurer.
Autre difficulté, la loi impose que la décision de mettre en œuvre cette sédation soit prise de façon collégiale, une condition plus difficile à remplir pour les médecins de ville, d’autant plus dans les déserts médicaux où les structures d’hospitalisation à domicile ne sont parfois pas disponibles.
Sur ce point, la HAS rappelle que son guide « parcours de soins » paru en 2018 prévoit comment respecter cette obligation de collégialité : en organisant une réunion avec une équipe de soins palliatifs pluri-professionnelle (par téléphone si besoin) et en faisant intervenir l’avis d’au moins un médecin extérieur.
Cette instance conseillère des pouvoirs publics souligne aussi que le médecin doit rester joignable par les autres professionnels de santé et la famille du patient pendant toute la durée de la sédation. Il doit aussi prévoir la possibilité d’hospitaliser le malade en cas de souci.
Copyright © AFP : « Tous droits de reproduction et de représentation réservés ». © Agence France-Presse 2020







































![[Municipales 2026] La responsabilité éthique et la loyauté à l’épreuve du réel !](https://www.weka.fr/actualite/wp-content/uploads/2026/03/parlez-vous-public-municipales-2026-responsabilite-ethique-loyaute-300x161.png)